Abril de 2020 – Vol. 25 – Nº 4
Lays Bento. MD.1
César Augusto Trinta Weber. MD. PhD.1
1Programa de Formação em Psiquiatria, Centro de
Estudos José de Barros Falcão, RS/Brasil.
Resumo
Contexto: Segundo a OPAS, uma a cada cinco pessoas no mundo é tabagista, sendo o tabagismo responsável por 6 milhões de mortes ao ano. Nos últimos vinte anos, panoramas realizados nos Estados Unidos evidenciaram que a prevalência de tabagismo em esquizofrênicos é mais elevada do que na população não portadora de doenças psiquiátricas. Objetivo: revisar os mecanismos neurobiológicos e dependência envolvidos no tabagismo e suas correlações com a Esquizofrenia. Método: Foi realizada uma revisão não exaustiva, nas bases de dados eletrônicas MEDLINE, SciELO e LILACS. Para busca de artigos foram utilizados os descritores, “tabagismo”, “tabagismo neurobiologia”, “tabagismo esquizofrenia” e “esquizofrenia dopamina”, “mecanismos de dependência tabagismo”, com destaque para as principais posições teóricas sob o tema. Resultados: O tabagismo é o único fator de risco totalmente evitável e responsável por mortes, doenças e alto custo ao sistema de saúde. A dependência de substâncias já é suficientemente reconhecida como doença e está entre uma das patologias mais economicamente onerosas na sociedade atual. Evidências consideráveis indicam que a nicotina, assim como outras drogas, produz efeitos no comportamento através da ativação do sistema dopaminérgico mesocorticolímbico. A ativação do sistema de recompensa pela nicotina também é responsável pelas qualidades aditivas da substância. As razões para a alta prevalência de fumantes esquizofrênicos assim como para a tendência destes a serem usuários de grandes quantidades de nicotina por dia é, pelo menos parcialmente, atribuída ao aumento da atividade dopaminérgica.
Palavras-chave: Dependência Química. Dopamina. Esquizofrenia. Tabagismo.
Smoking: dependence, neurobiological mechanisms and their correlation with Schizophrenia
Abstract
Background: According to PAHO, one in five people in the world is a smoker, with smoking responsible for 6 million deaths per year. Over the past twenty years, panoramas taken in the United States have shown that the prevalence of smoking in schizophrenics is higher than in the population without psychiatric diseases. Objective: to review the neurobiological mechanisms and tobacco use disorder involved in smoking and its correlation with Schizophrenia. Method: A non-exhaustive review was carried out in the electronic databases MEDLINE, SciELO and LILACS. To search for articles, the keywords were used, “smoking”, “smoking neurobiology”, “smoking schizophrenia” and “schizophrenia dopamine”, “smoking addiction mechanisms”, with emphasis on the main theoretical positions on the subject. Results: Smoking is the only risk factor totally preventable and responsible for deaths, diseases and high cost to the health system. Substance dependence is already sufficiently recognized as a disease and is among one of the most economically costly pathologies in today’s society. Considerable evidence indicates that nicotine, like other drugs, produces effects on behavior through activation of the mesocorticolimbic dopaminergic system. The activation of the reward system by nicotine is also responsible for the addictive qualities of the substance. The reasons for the high prevalence of schizophrenic smokers as well as their tendency to be users of large amounts of nicotine per day is, at least partially, attributed to the increase in dopaminergic activity.
Keywords: Dopamine. Schizophrenia. Substance-Related Disorders. Tobacco Use Disorder.
Introdução
Segundo dados da Organização Pan-Americana de Saúde – OPAS,1 uma a cada cinco pessoas no mundo é tabagista, sendo o tabagismo responsável por 6 milhões de mortes ao ano. A indústria do tabaco movimenta bilhões de dólares ao ano e exerce poderosa influência política através de lobby. Geralmente, o tabagismo se inicia na adolescência e o uso é maior na população com menor nível educacional e com baixo nível socioeconômico.2,3,4
Oliveira, Mendes, Dutra, Achutt, Fernandes, Azevedo et al. (2019)5 salientam que dependendo da perspectiva epidemiológica do observador e do alcance de seu conceito de causalidade, o consumo de tabaco pode ser considerado mundialmente como a segunda causa de morte atribuída a fatores de risco cardiovasculares clássicos, precedida apenas pela hipertensão arterial, e a primeira causa de morte prematura e incapacidade. Compreendido como causa imediata sem contextualização no complexo que determina e mantém o comportamento populacional, o tabagismo foi responsável em 2017 por cerca de 8,10 (7,79-8,41) milhões de mortes e 213,39 (201,16-226,66) milhões de anos saudáveis de vida perdidos (disability-adjusted life-years/DALYs). Apesar da diminuição no número de fumantes diários (indivíduos com 15 anos ou mais que fumam diariamente), o número total de fumantes continua a aumentar, proporcionando um grande desafio global para os sistemas de saúde. Médicos, em geral por lidarem direta e individualmente com pacientes, tendem a considerar saúde/doença limitada ao comprometimento orgânico do paciente e sua história pessoal, valorizando menos as “causas das causas” e a determinação psicossocial dos fenômenos e dos comportamentos, indissociáveis do contexto ecológico e dos interesses econômicos.
A relação entre o uso de tabaco e transtornos psiquiátricos é de grande importância terapêutica e epidemiológica. O tabagismo em pessoas com desordens mentais leva ao aumento de riscos somáticos, condições clínicas potencialmente graves e diminuição da qualidade e da expectativa de vida.
A cessação do uso deve estar sempre alinhada ao tratamento da doença psiquiátrica comórbida, visando à melhora da qualidade de vida do paciente e da diminuição da ocorrência de doenças relacionadas ao uso crônico do cigarro.
Nesta perspectiva, o objetivo deste artigo é o de revisar os mecanismos neurobiológicos e dependência envolvidos no tabagismo e suas correlações com a Esquizofrenia.
Metodologia
Foi realizada uma revisão não exaustiva, nas bases de dados eletrônicas MEDLINE, SciELO e LILACS. Para busca de artigos foram utilizados os descritores, “tabagismo”, “tabagismo neurobiologia”, “tabagismo esquizofrenia” e “esquizofrenia dopamina”, “mecanismos de dependência tabagismo”, com destaque para as principais posições teóricas sob o tema.
Resultados e Discussão
Estudos, como os da Sociedade Brasileira de Pneumologia e Tisiologia et al. (2010)6,7,8 sugerem que a etiologia do tabagismo é multifatorial, ou seja, não existe uma causa específica e sim um conjunto de fatores e situações que tornam o indivíduo mais propenso a se tornar tabagista. Como exemplo destes, temos fatores psicológicos (ex.: dificuldade em lidar com frustrações, ansiedade), fatores ambientais (ex.: influência do grupo, ídolos) e fatores genéticos (ex.: determinados polimorfismos nos alelos DRD2). Ainda existem fatores que facilitam o uso como fácil acesso, alta capacidade aditiva da nicotina, impulsividade, estratégias de marketing, assentimento cultural, custo baixo, afetos negativos, desconhecimento das consequências para a saúde, negação do vício, entre outros.
Araújo, Menezes, Dórea, Torres, Viegas, Silva et al. (2004)2 enfatizam que apesar de múltiplas teses, a causa etiológica da alta comorbidade entre o tabagismo e diversas desordens mentais ainda não está totalmente esclarecida. Atualmente o uso de tabaco é discutido como sendo causador e/ou contribuidor para transtornos psiquiátricos e ambos compartilham antecedentes comuns e interações. A chance de parar de fumar é maior para os pacientes que recebem auxílio de profissionais de saúde durante suas tentativas do que para pacientes que não procuram ajuda profissional.
A Sociedade Brasileira de Pneumologia e Tisiologia et al. (2010)6,7,8 discutem que várias meta-análises mostraram que o aconselhamento dado por qualquer profissional da saúde aumenta a chance de cessação do tabagismo e tem relação direta com o tempo dedicado ao paciente, quanto maior o tempo dedicado, maior a chance do paciente renunciar ao vício. A taxa estimada de abstinência de 10,9% caso o fumante tente parar de fumar sozinho contra 13,4% se ele for submetido a um aconselhamento mínimo (< 3 minutos), 16% a um aconselhamento entre 3 a 10 minutos, e 22,1% se ele sofrer um aconselhamento intensivo (>10 minutos).
Marques, Campana, Gigliotti, Lourenço, Ferreira, Laranjeira (2001)9 reforçam que qualquer fumante pode cessar o uso do tabaco, independentemente do nível de dependência da nicotina. Porém, evidências sugerem que quanto mais elevado o uso, mais difícil será se manter abstinente, comparado aos fumantes com médios e baixos níveis de dependência.
Fagerström, Schneider (1989)10 chamam a atenção para o fato de que os pacientes psiquiátricos que são motivados a parar de fumar, a cessação é geralmente tão efetiva quanto nos fumantes que não apresentam doenças mentais, apesar da complexidade pela presença da comorbidade e do possível aumento do tempo empregado. Basicamente as mesmas intervenções podem ser usadas para o tratamento dos dois grupos, porém fumantes com comorbidades psiquiátricas podem necessitar de terapia adjuvante, frequentemente necessitam de suporte medicamentoso (como exemplos a bupropiona, terapia de reposição de nicotina e vareniclina) associados ao tratamento eficaz da doença psiquiátrica.
Mesmo com diversos estudos publicados ainda há necessidade de desenvolver mais pesquisas correlacionando a efetividade do tratamento do tabagismo com as mais diversas doenças psiquiátricas. Neale, Sullivan, Kendler (2005)11 reforçam que uma das grandes questões no estudo do tabagismo e de outras dependências, na atualidade, é entender por que pessoas expostas a drogas se tornam ou não aditas a elas.
Dependência e Mecanismos Neurobiológicos
A dependência é uma doença de curso crônico que pode ser definida como o uso compulsivo de determinadas substâncias, gerando uma incapacidade de controlar o consumo. A dependência também pode gerar a síndrome de abstinência que é caracterizada por um conjunto de sinais e sintomas causados pela interrupção abrupta ou mesmo uma diminuição do uso de alguma substância psicoativa.
O termo “dependência” também é usado como um conjunto de fenômenos do comportamento, cognitivos e fisiológicos que o indivíduo pode desenvolver após uso repetido de determinadas substâncias. Esses fenômenos englobam: forte desejo de consumir a droga, dificuldade de controlar a quantidade consumida e insistência no uso.
A dependência de substâncias já é suficientemente reconhecida como doença e está entre uma das patologias mais economicamente onerosas na sociedade atual. O tabagismo é o único fator de risco totalmente evitável e responsável por mortes, doenças e alto custo ao sistema de saúde.5
Chatkin (2006)12 ensina que o uso abusivo de drogas é definido como um processo crônico de neuro-adaptação. As drogas alteram aspectos moleculares e celulares da função neuronal e levando aos efeitos no comportamento. Fatores genéticos e ambientais também modulam tais alterações.
Silva et al. (2010)13; Brisch et al. (2014)14 salientam que a dopamina é a principal molécula envolvida na adição, pois está ligada ao reforço positivo cerebral do uso da nicotina (assim como diversas outras substâncias psicoativas) causando sensação de prazer e euforia.
Mitchell (1993)15 em seu estudo descreve que a fumaça do cigarro ao ser inalada chega aos pulmões em pouquíssimos segundos. Devido ao alto fluxo sanguíneo pulmonar e à rápida troca de gases nos alvéolos pulmonares, a nicotina chega a aproximadamente sete a dezenove segundos ao cérebro. Fumar é um método tão rápido e eficiente na entrega de substâncias para o organismo que se equipara à distribuição de uma substância introduzida diretamente por via intravenosa. Ao adentrar o cérebro, a nicotina se liga a receptores colinérgicos nicotínicos (nAchR) α4 e β2. A acetilcolina é a ligação natural desses receptores, no entanto a nicotina tem uma afinidade ainda maior pelos receptores α4 e β 2. Localizado em neurônios pós-sinápticos, esses receptores são formados por duas subunidades α 4 e três subunidades β2 que formam um canal para o transporte de íons através da membrana. Quando duas moléculas de nicotina se ligam a esses receptores, o canal é ativado permitindo a passagem dos íons de cálcio, sódio e potássio. Esse influxo desencadeia impulsos elétricos gerando um potencial de ação, o sinal se propaga através do axônio e chega à área de recompensa do cérebro. O impulso elétrico leva à liberação de neurotransmissores, incluindo a dopamina. A dopamina estimula o circuito de recompensa gerando uma sensação breve de bem-estar, bom humor e atenção aguçada. Quando o paciente faz uso da nicotina, os níveis de dopamina se elevam. Porém como a nicotina é eliminada rapidamente pelo organismo, os níveis de dopamina caem.
Govind, Vezina, Green (2009)16 salientam que com o uso contínuo da nicotina, os receptores α4β2 sofrem complexas adaptações incluindo alterações conformacionais, up-regulation, dessensibilização e até mesmo surgimento de novos receptores.
Balfour (1982)17; Nunes, Castro (2011)18 reforçam que com o tempo, essas e outras mudanças levam a uma necessidade de doses maiores de nicotina para produzir a recompensa inicialmente obtida pelo ato de fumar. O aumento de número dos receptores possivelmente também desempenha um papel no craving e nos sintomas de abstinência.
Focchi (2003)19 Estes receptores são compostos de diversas cadeias polipeptídicas e estão presentes não só no sistema nervoso central, mas também nos gânglios autonômicos, na glândula suprarrenal e na junção neuromuscular causando efeitos como vasoconstrição, aumento de pressão arterial, da frequência cardíaca e respiratória, aumento da atividade motora.
Evidências consideráveis indicam que a nicotina, assim como outras drogas, produz efeitos no comportamento através da ativação do sistema dopaminérgico mesocorticolímbico, uma rota que se origina na área tegmental ventral e vai até o núcleo accumbens e outras áreas do prosencéfalo. A ativação do sistema de recompensa pela nicotina também é responsável pelas qualidades aditivas da substância.17
A nicotina também estimula a liberação de outros neurotransmissores como a noradrenalina, que no córtex é responsável pela vigília e pelo comportamento de busca pelo tabaco.
As vias serotoninérgicas também são afetadas, pois existem receptores nicotínicos no núcleo da rafe, logo a nicotina provoca a liberação de serotonina e diminui seu turnover. No hipocampo, a concentração de serotonina diminui. O uso crônico da nicotina causa redução da resposta adaptativa ao stress ambiental.
Estudos eletroquímicos em cobaias demonstraram que essas alterações causadas no sistema nervoso central são responsáveis pelos efeitos comportamentais da nicotina e o uso produz tolerância tanto aguda quanto crônica desse sistema.
A figura 1 apresenta, resumidamente, as bases biológicas da nicotina no sistema nervoso central.
Figura 1 – Bases biológicas da nicotina no sistema nervoso central
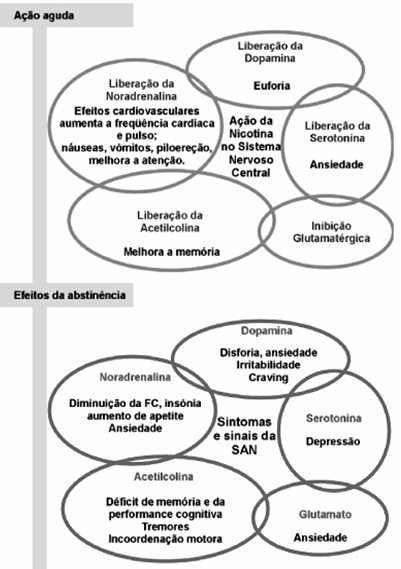
Fonte: Marques et al. (2001).9
Tabagismo e Esquizofrenia
Murray, Lopez, World Health Organization, World Bank & Harvard School of Public Health (1996)20 relataram uma taxa de prevalência da esquizofrenia na população geral de 0,92% para homens e 0,9% para mulheres. Estudos realizados no Brasil corroboram os dados encontrados nos estudos realizados em outros países.
Almeida Filho, Mari JJ, Coutinho E, França JF, Fernandes JG, Andreoli SB, et al. (1992)21 em estudo multicêntrico de morbidade psiquiátrica em áreas urbanas brasileiras (Brasília, São Paulo, Porto Alegre) – na mesma direção de outros estudos de prevalência sobre a matéria -, concluíram que no Brasil e na América Latina, as taxas de prevalência também alcançam aproximadamente 1% da população geral.
O Manual diagnóstico e estatístico de transtornos mentais da American Psychiatric Association/DSM-5 (2014)22 traz uma observação quanto ao fato de apesar de a prevalência ser praticamente idêntica entre os sexos, a esquizofrenia tem seu início mais precoce no homem. Deve-se levar em consideração que na presença de história familiar de distúrbios que levam à psicose, a idade de início é precoce para ambos. Casos antes da puberdade e após os 50 anos são raros. As pacientes femininas apresentam curso mais brando, logo possuem melhor possibilidade de adaptação social e um melhor prognóstico.
Dittmar (1999)23; Mari, Leitão (2000)24 chamam a atenção ao fato de que curiosamente, estudos multicêntricos sugerem que nos países menos desenvolvidos os pacientes apresentam um prognóstico mais favorável, maior número de remissões completas, com menor proporção de pacientes com incapacidade social severa e cronicamente psicóticos, melhor aceitação social e acolhimento da família do doente mental grave.
A figura 2 apresenta os critérios diagnósticos da esquizofrenia, de acordo com a DSM-5.
Figura 2 – Critérios diagnósticos da esquizofrenia

Fonte: DSM-5.22
Nos últimos vinte anos, panoramas realizados nos Estados Unidos evidenciaram que a prevalência de tabagismo em esquizofrênicos é mais elevada do que na população não portadora de doenças psiquiátricas. Em relação à população com outras doenças psiquiátricas, a prevalência também é maior. Estes levantamentos mostraram que 70% a 80% dos pacientes esquizofrênicos são fumantes e em populações com outras doenças psiquiátricas a prevalência é de 50%.
Organização Mundial da Saúde (1998)25 a despeito da diminuição na população geral, os esquizofrênicos mantêm altos índices de tabagismo e sofrem as consequências graves e eventualmente até fatais do uso abusivo.
Silva et al. (2010)13; Murray, Lopez, World Health Organization, World Bank & Harvard School of Public Health (1996)20; Rondina, Gorayeb, Botelho (2007)26 encontram a justificativa para os altos índices de tabagismo em esquizofrênicos assim como o consumo elevado também é multifatorial, sendo uma somatória de elementos ambientais, genéticos e inerentes às alterações neurobiológicas da própria doença. Entre as condições envolvidas, estão: Uso como consequência de institucionalizações; Tédio; Baixo controle dos impulsos; Reduz a ansiedade; Reduz efeitos colaterais de medicações antipsicóticas; Melhora a concentração; Reduz a hiper estimulação sensorial desagradável sofrida por esquizofrênicos; Promove um dos poucos prazeres disponíveis para os portadores; Reduz sintomas negativos (apatia, tédio); Baixo nível socioeconômico; Fazer parte de um grupo socialmente marginalizado; são menos preocupados com convenções sociais; menos receosos com as consequências para a saúde ocasionadas pelo tabagismo.
Alguns estudos evidenciaram que o início do tabagismo antecedeu o aparecimento dos primeiros sintomas psicóticos, pois é presumido que o tabagismo pode ser um fator de risco para o surgimento da esquizofrenia ou apenas um sinal inicial da doença. Alguns estudos demonstraram que o início do tabagismo ocorreu após os primeiros sintomas da doença.
Orleans, Slade (1993)27apesar da polêmica quanto à relação do início dos primeiros sintomas psicóticos e o início do uso da nicotina, parece haver consonância que o abandono do tabagismo é dificultado pela percepção por parte dos doentes que a nicotina atua na atenuação dos sintomas negativos.
As razões para a alta prevalência de fumantes esquizofrênicos assim como para a tendência destes a serem usuários de grandes quantidades de nicotina por dia é, pelo menos parcialmente, atribuída ao aumento da atividade dopaminérgica.
Goff, Hill, Barch (2011)28 sugerem que os pacientes esquizofrênicos fumam como forma de se automedicar, reduzir os efeitos colaterais produzidos pelos antipsicóticos (observado principalmente com os antipsicóticos típicos) além de aliviar o déficit cognitivo associado. Existe correlação entre uso de antipsicóticos típicos e atípicos com a prevalência e com o grau de dependência da nicotina. A nicotina age como um paliativo para os sintomas negativos por sua liberação de dopamina no núcleo accumbens. Como os antipsicóticos típicos melhoram os sintomas positivos, porém não intervém nos sintomas negativos, os pacientes que usam este tipo de medicação tendem a fumar mais. Já os antipsicóticos atípicos possuem ação nos sintomas positivos e também nos negativos, reduzindo a hipofrontalidade e gerando alívio sem necessidade da nicotina como forma de tratar estes sintomas.
Como a maioria dos pacientes esquizofrênicos fumam, podemos observar que interações na farmacocinética dos antipsicóticos e da nicotina são comuns. A concentração sérica de olanzapina e da clozapina comparada aos não-fumantes é reduzida. O consumo de apenas cinco cigarros por dia já é suficiente para induzir o metabolismo da olanzapina, já o consumo de sete a doze cigarros diários já é suficiente para indução máxima do metabolismo da clozapina e da olanzapina. Para drogas como a clozapina que são dotadas de uma janela terapêutica estreita, esse dado é extremamente relevante. Já foram reportadas intoxicações em pacientes estabilizados com clozapina apenas pela cessação abrupta do tabagismo. Além disso, há uma diminuição dos efeitos parkinsonianos gerados pelo aumento do metabolismo dos antipsicóticos.12
Também existe evidência científica que fumar acelera o clearance do haloperidol e da flufenazina. Evidências também revelaram que o metabolismo da quetiapina não é alterado. Apesar de distribuída gratuitamente através de programas governamentais, o acesso é muito restrito e afanoso. Para quem não preenche os critérios previamente definidos para a liberação gratuita da medicação e precisa adquirir a quetiapina por meios próprios, o tratamento torna-se extremamente oneroso. O dispêndio elevado impossibilita o paciente atingir as doses necessárias para o efeito antipsicótico da medicação.5
A principal questão é se a neurofisiologia da esquizofrenia predispõe o paciente ao vício em nicotina, se a nicotina realmente melhora as funções cognitivas e se o uso frequente também previne a sobrecarga de informações irrelevantes nas áreas do córtex central do paciente (do inglês, “sensory gating” que representa o processo neurológico de filtrar informações e estímulos redundantes, desnecessários ou corriqueiros de todos os possíveis estímulos ambientais) tornando-o desatento pelo excesso de estímulos. Estudos mostram que fumar melhora a função cognitiva, indiretamente influenciada pela capacidade de filtrar essa hiperestimulação, o que leva a um aumento da atenção e concentração.3
O déficit cognitivo na esquizofrenia afeta a memória de trabalho, a linguagem, a função executiva, a memória episódica, a velocidade do processamento das informações, dentre outras. O déficit cognitivo dos pacientes se correlaciona com uma diminuição da dopamina no córtex pré-frontal, primariamente ao nível dos receptores D1, mas também por um desequilíbrio dos receptores D1 e D2 no córtex pré-frontal. Novas drogas antipsicóticas como a clozapina e a olanzapina tem uma afinidade maior pelos receptores dopaminérgicos e são mais eficientes no bloqueio dos receptores 5-HT2A, diminuindo a hiperatividade na via mesolímbica, assim aumentando a atividade de receptores D1 no córtex pré-frontal. Podemos observar assim o mecanismo no qual a nicotina melhora a cognição nos pacientes esquizofrênicos.14,26
Sagud, Mihaljević-Peles, Mück-Seler, Pivac, Vuksan-Cusa, Brataljenović, Jakovljević (2009)29 trazem outra questão importante que é a se há diferenças biológicas em pacientes esquizofrênicos não fumantes e fumantes. Fumar parece provocar efeitos clínicos, biológicos e psicológicos nestes pacientes. Os pacientes esquizofrênicos fumantes possuem mais massa cinzenta no giro temporal superior e no córtex pré-frontal lateral comparados com pacientes que não fumam. O autor do artigo especulou se fumar previne a perda de massa cinzenta, aumenta a massa cinzenta ou se até pacientes com maior volume de massa cinzenta apresentam tendência a se tornarem tabagistas.
Shirakawa (2000)30 mostra a importância de se entender que as questões envolvidas na associação entre tabagismo e esquizofrenia é fundamental para o psiquiatra. É necessário estimular os pacientes a abandonarem o tabagismo, enfrentar a cultura existente, o estigma da doença e as percepções pessoais dos esquizofrênicos sobre o uso do tabaco que dificultam o tratamento adequado da doença. O desafio é acrescentar a abordagem ao vício como parte do tratamento da esquizofrenia, oferecendo aos pacientes psiquiátricos uma melhor qualidade de vida e promovendo o melhor ajustamento pessoal, psicológico e social alcançável.
Conclusão
A revisão da literatura evidenciou que a relação de tabagismo e esquizofrenia é complexa, uma reunião de interações bioquímicas, neuro farmacológicas e psicopatológicas. É um tema altamente controverso e existem várias linhas de pesquisa tentando desvendar a interação entre esta grave doença psiquiátrica e o uso da nicotina.
Apesar dos aparentes efeitos benéficos (melhora cognitiva, diminuição dos sintomas negativos, redução de efeitos colaterais dos antipsicóticos, prazer) não podemos ignorar que esquizofrênico fumante tem um pior curso da doença pelo aumento do metabolismo das medicações levando a maior ocorrência de surtos psicóticos e por consequência mais internações. Pela alta carga tabágica, este paciente também tem propensão para doenças crônicas e agravos à saúde, ocasionando ainda mais sofrimento psíquico para o paciente esquizofrênico.
Disclosure
The authors report no conflicts of interest.
Correspondência
César Augusto Trinta Weber. Avenida Ecoville, 190, casa 07. Bairro Sarandi.
Porto Alegre/RS/Brazil. CEP 91150-400. [email protected]
Referências
- Organização Pan-Americana de Saúde. Folha informativa – Tabaco. Atualizada em julho de 2019. Disponível em:
- Araújo AJ de, Menezes AMB, Dórea AJPS, Torres BS, Viegas CAA, Silva CAR da et al. Diretrizes para Cessação do Tabagismo. J. bras. pneumol. [Internet]. 2004;30(Suppl 2): S1-S76. https://doi.org/10.1590/S1806-37132004000800002.
- Planeta CS, Cruz FC. Bases neurofisiológicas da dependência do tabaco. Rev. psiquiatr. clín. [Internet]. 2005;32(5):251-58. https://doi.org/10.1590/S0101-60832005000500002.
- Amorim TA de, Lucchese R, Silva NEM da, Santos JS dos, Vera I, Paula Núbia Inocêncio de et al. Determinantes de saúde mental e abuso de substâncias psicoativas associadas ao tabagismo. Estudo de caso controle. Ciênc. saúde coletiva [Internet]. 2019;24(11):4141-52. https://doi.org/10.1590/1413-812320182411.02752018.
- Oliveira GMM de, Mendes M, Dutra OP, Achutt A, Fernandes M, Azevedo V et al. 2019: Recommendations for Reducing Tobacco Consumption in Portuguese-Speaking Countries – Positioning of the Federation of Portuguese Language Cardiology Societies. Arq. Bras. Cardiol. [Internet]. 2019;112(4):477-86. https://doi.org/10.5935/abc.20190071.
- Sociedade Brasileira de Pneumologia e Tisiologia et al. Tabagismo: parte 1.Rev. Assoc. Med. Bras.[online]. 2010;56(2):134-134.
https://doi.org/10.1590/S0104-42302010000200005.
- Sociedade Brasileira de Pneumologia e Tisiologia et al. Tabagismo: parte 2.Rev. Assoc. Med. Bras.[online]. 2010;56(3):264-67.
https://doi.org/10.1590/S0104-42302010000300006.
- Sociedade Brasileira de Pneumologia e Tisiologia et al. Tabagismo: parte 3.Rev. Assoc. Med. Bras.[online]. 2010;56(4):384-88.
https://doi.org/10.1590/S0104-42302010000400005.
- Marques APR, Campana A, Gigliotti AP, Lourenço MTC, Ferreira MP, Laranjeira R. Consenso sobre o tratamento da dependência de nicotina. Rev. Bras. Psiquiatr. [Internet]. 2001;23(4):200-14. https://doi.org/10.1590/S1516-44462001000400007.
- Fagerström KO, Schneider NG. Measuring nicotine dependence: a review of the fagerstrom tolerance questionnaire. J. Behav. Med. 1989;12(2):59-82.
https://doi.org/10.1007/BF00846549
- Neale BM, Sullivan PF, Kendler KS. A genome scan of neuroticism in nicotine dependent smokers. Am. J. Med. Genet. B. Neuropsychiatr. Genet. 2005; S.l(132):65-4. https://doi.org/10.1002/ajmg.b.30095
- Chatkin JM. A influência da genética na dependência tabágica e o papel da farmacogenética no tratamento do tabagismo. J. bras. pneumol. [Internet]. 2006;32(6): 573-79. https://doi.org/10.1590/S1806-37132006000600016.
- Silva MTB, Araújo FLO, Félix FHC, Simão AFL, Lobato RFG, Sousa FCF, Fonteles MMF, Viana GSB, Vasconcelos SMM. Álcool e nicotina: mecanismos de dependência. Rev. Neurocienc. 2010;18(4):531-37. Disponível em:
http://www.revistaneurociencias.com.br/edicoes/2010/RN1804/363%20revisao.pdf
- Brisch R, Saniotis A, Wolf R, Bielau H, Bernstein HG, Steiner J, Bogerts B, Braun K, Jankowski Z, Kumaratilake J, Henneberg M, & Go T. The role of dopamine in schizophrenia from a neurobiological and evolutionary perspective: old fashioned, but still in vogue. Frontiers in psychiatry. 2014;5(47). https://doi.org/10.3389/fpsyt.2014.00047
- Mitchell SN. Role of the locus coeruleus in the noradrenergic response to a systemic administration of nicotine. Neuropharmacol. 1993;32(9):37-49.
https://doi.org/10.1016/0028-3908(93)90058-B
- Govind AP, Vezina P, Green WN. Nicotine-induced upregulation of nicotinic receptors: underlying mechanisms and relevance to nicotine addiction. Biochem. Pharmacol. 2009; 78:756-65. https://doi.org/10.1016/0163-7258(82)90058-4
- Balfourd DJK. The effects of nicotine on brain neurotransmitter systems. Pharmcol. Ther. 1982;16(2):69-82. https://doi.org/10.1016/0163-7258(82)90058-4
- Nunes SOB, Castro MRP. (org..). Tabagismo: abordagem, prevenção e tratamento. Londrina: EDUEL, 2011. Disponível em:
http://books.scielo.org/id/sj9xk/pdf/nunes-9788572166751-00.pdf
- Focchi GRA. Tabagismo: uma revisão. Psychiatry online Brasil. 2003;8(3). Disponível em: https://www.polbr.med.br/ano03/artigo0303_2.php
- Murray CJL, Lopez AD, World Health Organization, World Bank & Harvard School of Public Health. (1996). The global burden of disease: a comprehensive assessment of mortality and disability from diseases, injuries, and risk factors in 1990 and projected to 2020: summary/edited by Christopher J. L. Murray, Alan D. Lopez.vWorld Health Organization. https://apps.who.int/iris/handle/10665/41864
- Almeida Filho, Mari JJ, Coutinho E, França JF, Fernandes JG, Andreoli SB, et al. Estudo multicêntrico de morbidade psiquiátrica em áreas urbanas brasileiras (Brasília, São Paulo, Porto Alegre). Rev ABP-APAL. 1992;14(3):93-104.
- Manual diagnóstico e estatístico de transtornos mentais [recurso eletrônico]:DSM-5/ [American Psychiatric Association; tradução: Maria Inês Corrêa Nascimento … et al.]; revisão técnica: Aristides Volpato Cordioli … [et al.]. – 5. ed. – Dados eletrônicos. – Porto Alegre: Artmed, 2014. Disponível em:
- Dittmar WH. O desafio da esquizofrenia. Rev. Bras. Psiquiatr. [Internet]. 1999;21(1):80-81. https://doi.org/10.1590/S1516-44461999000100014.
- Mari JJ, Leitão RJ. A epidemiologia da esquizofrenia. Rev. Bras. Psiquiatr. 2019; 22(supl. 1):15-7. https://doi.org/10.1590/S1516-44462000000500006.
- Organização Mundial da Saúde. CID – 10: classificação de transtornos mentais e de comportamento da CID – 10. Porto Alegre: Artmed, 1998.
- Rondina RC, Gorayeb R, Botelho C. Características psicológicas associadas ao comportamento de fumar tabaco. J. bras. pneumol. [Internet]. 2007;33(5):592-601. https://doi.org/10.1590/S1806-37132007000500016.
- Orleans CT, Slade J. Nicotine addiction: principles and management. New York: Oxford University Press, 1993.
- Goff DC, Hill M, Barch D. The treatment of cognitive impairment in schizophrenia. Pharmacol. Biochem. Behav. 2011, 99(2), 245-53. Disponível em:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3114283/
- Sagud M, Mihaljević-Peles A, Mück-Seler D, Pivac N, Vuksan-Cusa B, Brataljenović T, Jakovljević M. Smoking and schizophrenia. Psychiatr Danub.2009;21(3):371-5. Disponível em: https://www.ncbi.nlm.nih.gov/pubmed/19794359
- Shirakawa I. Aspectos gerais do manejo do tratamento de pacientes com esquizofrenia. Rev. Bras. Psiquiatr. 2000;22(supl. 1):56-58.
https://doi.org/10.1590/S1516-44462000000500019.
