Abril de 2026 – Vol. 32 – Nº 4
Carolina de Oliveira Lessa
Julia Matera Zinneck
Júlia Vieira Vitório
Laura Morelli Simeão
Matheus Amaral Hashizume
Profª. Dra. Márcia Gonçalves
RESUMO
As doenças inflamatórias intestinais (DII), especialmente a doença de Crohn e a Retocolite ulcerativa (RCU), são condições crônicas que acometem o trato gastrointestinal. Sua etiologia é complexa e multifatorial, envolvendo a interação entre fatores genéticos, imunológicos, microbiológicos e ambientais. Além do comprometimento digestivo, as DII têm se mostrado doenças sistêmicas, com repercussões significativas em outros órgãos e sistemas, incluindo o sistema nervoso central e, nos últimos anos, vem se observando uma correlação robusta entre as DII e distúrbios psiquiátricos, sobretudo depressão, ansiedade, transtornos do humor e sintomas cognitivos. Assim, este trabalho tem como objetivo evidenciar a relação entre doenças inflamatórias intestinais e distúrbios psiquiátricos, de modo a ressaltar a importância da integração da psiquiatria e da saúde mental no manejo clínico das DII, promovendo uma visão mais ampla e humanizada do cuidado ao paciente. Trata-se de uma revisão de literatura feita a partir de uma seleção de artigos da base de dados PUBMED, publicados entre 2020 e 2025, com os seguintes descritores em inglês: psychiatric diseases; inflammatory bowel diseases. Os resultados apontam para, além de uma forte correlação entre os distúrbios estudados, uma maior prevalência dos distúrbios psiquiátricos dentre os portadores de DII em comparação com a população em geral. Ainda, as mulheres parecem ser mais afetadas que os homens e, quanto ao mecanismo, apesar de não haver uma associação clara de causalidade e temporalidade, este é impulsionado por uma relação bidirecional que envolve neuroinflamação, disbiose da microbiota intestinal e comprometimento da integridade da barreira hematoencefálica. A partir disso, conclui-se que doenças inflamatórias intestinais não devem ser compreendidas apenas sob o prisma gastroenterológico, mas também como condições sistêmicas de natureza imunoinflamatória, com importante impacto sobre a saúde mental, sendo o manejo interdisciplinar indispensável para uma melhora da qualidade de vida e também para o controle da atividade inflamatória.
Palavras-chave: Doenças Inflamatórias Intestinais; Distúrbios Psiquiátricos; Ansiedade; Depressão.
ABSTRACT
Inflammatory Bowel Diseases (IBD), particularly Crohn’s disease (CD) and Ulcerative Colitis (UC), are chronic conditions affecting the gastrointestinal tract. Their etiology is complex and multifactorial, involving an interaction between genetic, immunological, microbiological, and environmental factors. Beyond the digestive system, IBD is increasingly recognized as a systemic disease with significant repercussions on other organs and systems, including the central nervous system. In recent years, a robust correlation has been observed between IBD and psychiatric disorders, especially depression, anxiety, mood disorders, and cognitive symptoms. Therefore, this work aims to highlight the relationship between inflammatory bowel diseases and psychiatric disorders, emphasizing the importance of integrating psychiatry and mental health into the clinical management of IBD, promoting a broader and more humanized view of patient care. This is a literature review based on a selection of articles from the PubMed database, published between 2020 and 2025, using the following English descriptors: psychiatric diseases; inflammatory bowel diseases. The results point to a strong correlation between the studied disorders, as well as a higher prevalence of psychiatric disorders among IBD patients compared to the general population. Furthermore, women appear to be more affected than men, and regarding the mechanism, although there is no clear association of causality and temporality, it is driven by a bidirectional relationship involving neuroinflammation, intestinal microbiota dysbiosis, and impairment of the blood-brain barrier integrity. From this, it is concluded that inflammatory bowel diseases should not be understood only from a gastroenterological perspective, but also as systemic conditions of an immunoinflammatory nature, with a significant impact on mental health. Interdisciplinary management is indispensable for improving quality of life and also for controlling inflammatory activity.
Key-words: Inflammatory Bowel Diseases; Mental Disorders; Anxiety; Depression.
INTRODUÇÃO
As doenças inflamatórias intestinais (DII), especialmente a doença de Crohn (DC) e a Retocolite ulcerativa (RCU), são condições crônicas que acometem o trato gastrointestinal, caracterizadas por uma resposta imunológica desregulada do organismo frente à microbiota intestinal. Nesse sentido, são classificadas como doenças imunomediadas, marcadas por períodos de atividade inflamatória e remissão (Gluch et al., 2022). Sua etiologia é complexa e multifatorial, envolvendo a interação entre fatores genéticos, imunológicos, microbiológicos e ambientais (Petracco et al., 2025). Além do comprometimento digestivo, as DII têm se mostrado doenças sistêmicas, com repercussões significativas em outros órgãos e sistemas, incluindo o sistema nervoso central.
Nos últimos anos, observa-se correlação robusta entre as DII e distúrbios psiquiátricos, sobretudo depressão, ansiedade, transtornos do humor e sintomas cognitivos (Bartocci et al., 2025). Estudos epidemiológicos demonstram que pacientes com DII apresentam prevalência aumentada em duas a três vezes de transtornos psiquiátricos, quando comparados à população geral (Luo et al., 2025). Ainda, há indícios de que o curso das manifestações psiquiátricas pode acompanhar a atividade inflamatória intestinal, sugerindo uma relação fisiopatológica compartilhada (Fakhfouri et al., 2024).
O mecanismo subjacente a tal associação é frequentemente explicado pelo eixo intestino-cérebro, uma via bidirecional que integra o sistema nervoso central, o sistema nervoso entérico, a microbiota intestinal e o sistema imunológico (Petracco et al., 2025). Durante a inflamação intestinal ativa, ocorre liberação sistêmica de citocinas pró-inflamatórias, como IL-6, TNF-α e IL-β, capazes de ultrapassar a barreira hematoencefálica e induzir neuroinflamação e ativação microglial, fenômenos associados ao desenvolvimento de sintomas depressivos e ansiosos (Fakhfouri et al., 2024). Além disso, alterações na microbiota intestinal modulam a produção de neurotransmissores e metabólitos, como serotonina, triptofano e ácidos graxos de cadeia curta, influenciando diretamente no comportamento e humor (Petracco et al., 2025).
Do ponto de vista clínico, a coexistência de distúrbios psiquiátricos e DII representa um grande desafio terapêutico. Sintomas depressivos e ansiosos podem reduzir a adesão ao tratamento e agravar o curso inflamatório, gerando um ciclo bidirecional entre doença intestinal e sofrimento psíquico (Luo et al., 2025; Bartocci et al., 2023). Sendo assim, reconhecer e tratar tais comorbidades precocemente pode melhorar não apenas o prognóstico psiquiátrico, como também o curso da DII (Fakhfouri et al., 2024).
Torna-se evidente, portanto, que as DII ultrapassam os limites de uma doença exclusivamente gastrointestinal e se manifestam como um processo inflamatório sistêmico, com implicações diretas sobre a saúde mental. Assim, este trabalho tem como objetivo revisar a literatura referente à relação entre doenças inflamatórias intestinais e distúrbios psiquiátricos, além de servir como fonte de informação e reflexão quanto à importância da integração da psiquiatria e da saúde mental no manejo clínico das DII, com vistas a promover uma visão mais ampla e humanizada do cuidado ao paciente.
MÉTODO
O presente trabalho trata-se de uma revisão de literatura feita a partir de uma seleção de artigos da base de dados PUBMED com os seguintes descritores em inglês: psychiatric diseases; inflammatory bowel diseases. A busca contemplou artigos do tipo metanálise, revisão sistemática e revisão simples, todos publicados entre 2020 e 2025, disponíveis na língua inglesa e com texto completo acessível. Foram excluídos os textos que não pertenciam às modalidades anteriormente mencionadas ou que não apresentavam relação direta com o tema central deste trabalho.
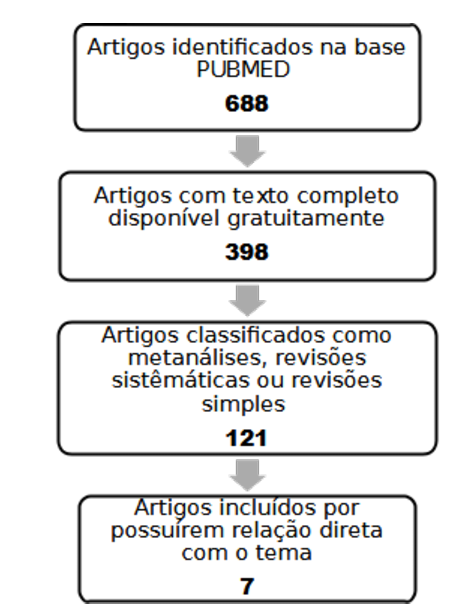
Os artigos selecionados foram lidos integralmente e analisados de forma crítica, visando à síntese das principais informações e à organização dos achados na forma de texto.
REVISÃO DE LITERATURA
As DII (DC e RCU) são doenças crônicas com curso relapsante que, além dos sintomas gastrointestinais, apresentam elevada prevalência de comorbidades extraintestinais. Entre essas, os distúrbios psiquiátricos (especialmente ansiedade e depressão) aparecem consistentemente em taxas muito superiores às da população geral e têm impacto clínico e prognóstico relevante. Os artigos analisados — uma revisão sobre manifestações neurológicas/psiquiátricas (Gluch et al., 2022), uma revisão narrativa enfocando o eixo microbiota-intestino-cérebro e terapêuticas emergentes (Petracco et al., 2025) e uma revisão clínica sobre prevalência/implicações de transtornos mentais em DII (Bartocci et al., 2023) — convergem para a ideia de uma relação bidirecional entre inflamação intestinal e saúde mental. Ou seja, evidências populacionais (coortes nacionais e metanálises citadas) mostram que DII aumenta o risco de desenvolver depressão/ansiedade e que transtornos psiquiátricos (p.ex. depressão) aumentam o risco subsequente de diagnóstico de DII — ou pioram o curso da doença (mais recidivas, hospitalizações, cirurgia).
Gluch et al. (2022) afirmou que a prevalência de transtornos psiquiátricos entre pacientes com DII é significativamente maior quando comparada à população em geral, especialmente entre os mais jovens e em idade produtiva. O curso imprevisível da doença, a cronicidade, o uso contínuo de medicamentos e o medo de complicações ou cirurgias geram altos níveis de estresse, ansiedade e depressão. Estudos mostram que aproximadamente 27% dos pacientes com DII apresentam depressão e até 80% sofrem de sintomas de ansiedade durante a fase ativa da doença. Mesmo em remissão, esses números permanecem elevados. Além disso, a presença de transtornos psiquiátricos está associada a uma maior frequência de recidivas, à necessidade de tratamento imunossupressor e a um aumento nos riscos de hospitalização, com isso em vista, podemos inferir na importância da integração do tratamento psiquiátrico, além do tratamento da doença principal.
Complementando a visão geral , a prevalência de transtornos de humor e ansiedade nas DII é robustamente elevada: a depressão varia de 21% a 25%, e a ansiedade, de 19,1% a 35% dos pacientes. Em comparação com a população geral, pacientes com DII têm até duas vezes mais chances de apresentar um transtorno afetivo. (Fakhfouri; Mijailović; Rahimian, 2024) (Kuźnicki; Kempiński; Neubauer, 2020), (Fracas et al., 2023)
A relação bidirecional entre DII e distúrbios psiquiátricos é sustentada por mecanismos complexos que operam através do Eixo Microbiota-Intestino-Cérebro. (Kuźnicki; Kempiński; Neubauer, 2020), (Fousekis et al., 2021)
- Micróglia e Neuroinflamação: A inflamação periférica crônica na DII desencadeia uma cascata inflamatória secundária no cérebro, caracterizada pela ativação da micróglia (as células imunes inatas do cérebro) e a produção de citocinas pró-inflamatórias como TNF-alfa, IL-1 beta e IL-6. Esta neuroinflamação afeta a função sináptica, a excitabilidade do SNC e pode suprimir a neurogênese no hipocampo. A desregulação dessas funções mediadas pela micróglia contribui diretamente para os sintomas de ansiedade, depressão e déficits cognitivos observados na DII. (Fakhfouri; Mijailović; Rahimian, 2024)
- Comprometimento da Barreira Hematoencefálica (BHE): A inflamação associada à DII pode aumentar a permeabilidade da BHE, facilitando a passagem de mediadores inflamatórios da circulação para o parênquima cerebral. A micróglia ativada, por sua vez, pode afetar a integridade da BHE em interação com astrócitos e células endoteliais. (Fakhfouri; Mijailović; Rahimian, 2024)
- Disbiose da Microbiota e Metabolismo do Triptofano: A disbiose intestinal na DII é um fator chave que modula a função da micróglia. A inflamação intestinal ativa a via metabólica do Triptofano-Quinurenina (TRP-KP) via enzima IDO-1. Esse desvio resulta na produção de metabólitos neurotóxicos, como o ácido quinolínico, pela micróglia e na redução da disponibilidade de triptofano para síntese de serotonina, um mecanismo fortemente ligado à depressão. (Fakhfouri; Mijailović; Rahimian, 2024), (Kuźnicki; Kempiński; Neubauer, 2020)
Uma perspectiva crucial é a disparidade de gênero nesta comorbidade. A maioria dos estudos confirma que mulheres com DII são mais propensas que homens a desenvolver transtornos afetivos. A prevalência de transtornos depressivos e de ansiedade pode atingir até 65% em mulheres com DII. Essa maior vulnerabilidade é atribuída a fatores como a diferente regulação dos hormônios sexuais, que modulam as respostas inflamatórias e neurológicas, bem como fatores psicossociais, como a piora da qualidade de vida, disfunção sexual e preocupações com a imagem corporal e gravidez. O sexo feminino tambem é identificado como um fator de risco independente para a depressão em pacientes com DII. (Fracas et al., 2023)
Adicionalmente, além de depressão e ansiedade, estudos epidemiológicos têm associado a DII a um risco aumentado para outras comorbidades graves, como Doença de Parkinson, demência e Transtorno do Espectro Autista (TEA). (Fousekis et al., 2021)
Os artigos abordam sobre intervenções possíveis para tratar o sintoma psiquiátrico e modular o eixo microbiota-intestino-cérebro para impactar ambos. A abordagem psiquiátrica se baseia no uso de antidepressivos (ISRS), com o intuito de reduzir a sintomatologia psiquiátrica, além da Terapia Cognitivo-Comportamental (TCC) e Mindfulness, com intuito de melhorar os sintomas ansiosos/depressivos e qualidade de vida. Por outro lado, a intervenção biológica é feita através da modulação da microbiota com uso de probióticos, que, assim como o tratamento supracitado, melhora também os sintomas ansiosos e os efeitos anti-inflamatórios.
O manejo de pacientes com DII e comorbidade psiquiátricas é reconhecido como desafiador devido a problemas de adesão e comunicação. A integração da saúde mental para um manejo individualizado e multidisciplinar, visando o monitoramento e o tratamento desses transtornos. Recomenda-se cautela com o uso frequente de corticosteroides devido ao risco de efeitos colaterais psiquiátricos, sendo preferíveis agentes biológicos subcutâneos quando possível, para melhor adesão e segurança. Agentes biológicos, em geral, não demonstram aumentar o risco de eventos psiquiátricos adversos. É essencial que profissionais de saúde realizem o rastreamento da saúde mental, promovam uma abordagem biopsicossocial e busquem a intervenção de psiquiatras/psicólogos para otimizar a terapia.(Kuźnicki; Kempiński; Neubauer, 2020), (Fousekis et al., 2021), (Fracas et al., 2023)
Entretanto, os artigos apresentam algumas lacunas nos temas que deveriam ser exploradas. São elas a causalidade e temporalidade, ou seja, precisa ser investigada mais a fundo a precedência dos transtorno psicológico com relação às DII; a heterogeneidade metodológica, a falta de um padrão metodológico; a necessidade de biomarcadores e procura ativa, que identifiquem a suscetibilidade de pacientes às comorbidades psiquiátricas; e a falta de demonstração dos efeitos de tratamentos específicos a longo prazo nos desfechos psiquiátricos, por exemplo, o impacto da psicoterapia e probióticos.
Em suma, os artigos analisados oferecem uma visão complementar: (1) Gluch et al. (2022) fornece panorama clínico das manifestações neurológicas/psiquiátricas; (2) Bartocci et al. (2023) consolida a prevalência, impacto e papel do manejo psicológico na prática clínica; (3) Petracco et al. (2025) aprofunda mecanismos do eixo microbiota-intestino-cérebro e discute terapias emergentes (psychobiotics, FMT, VNS); (4) Fakhfouri, G.; (2024) foca nos mecanismos de neuroinflamação e o papel da micróglia; (5) KUŹNICKI, P.; (2020) enfatiza a natureza bidirecional da relação e o papel da inflamação na depressão, destacando as falhas nas diretrizes de manejo mental; (6) Fousekis, FS. et al. (2021) expande as comorbidade e discute o manejo clínico restrito ao uso de corticosteroides; (7) Fracas, E. et al. (2023) fornece uma perspectiva crítica sobre as diferenças entre os sexos feminino e masculino quanto à vulnerabilidade para transtornos psiquiátricos. Juntos, sustentam que a interrelação entre DII e distúrbios psiquiátricos é robusta, multifatorial e clinicamente relevante, exigindo prática clínica integrada e pesquisa translacional para intervenções que atuem simultaneamente sobre o intestino e o cérebro.
CONCLUSÃO
A análise da literatura evidencia que as doenças inflamatórias intestinais não devem ser compreendidas apenas sob o prisma gastroenterológico, mas também como condições sistêmicas de natureza imunoinflamatória, com importante impacto sobre a saúde mental. A forte associação entre DII e distúrbios psiquiátricos, como depressão e ansiedade, reforça o papel do eixo intestino-cérebro como um elo essencial para a compreensão dessas comorbidades, isto é, as citocinas pró-inflamatórias liberadas pelo intestino, bem como as alterações na microbiota intestinal, que repercutem em desequilíbrios neuroquímicos demonstram que o intestino e o cérebro mantêm comunicação contínua e complexa, que ressoa sobre o psiquismo do paciente.
Observa-se, ainda, que o manejo interdisciplinar é capaz de contribuir não apenas para uma melhora da qualidade de vida, mas também para o controle da atividade inflamatória. Diante de tal panorama, torna-se indispensável uma abordagem clínica integrada, que contemple tanto o controle da inflamação intestinal, quanto o acompanhamento psicológico e psiquiátrico.
A integração entre gastroenterologia e saúde mental, portanto, deve ser vista não como um complemento ao tratamento, mas como parte essencial da abordagem global ao paciente com DII, reafirmando a importância de um olhar biopsicossocial na medicina contemporânea, sendo este um passo fundamental para a construção de práticas de cuidado mais amplas, humanizadas e eficazes.
REFERÊNCIAS
- GLUCH, P. et al. Neurological Manifestations and Psychiatric Disorders in the Course of Inflammatory Bowel Diseases. Journal of Gastrointestinal & Liver Diseases, v. 31, n. 1, 2022.
- PETRACCO, G.; FAIMANN, I.; REICHMANN, F. Inflammatory bowel disease and neuropsychiatric disorders: Mechanisms and emerging therapeutics targeting the microbiota-gut-brain axis. Pharmacology & Therapeutics, p. 108831, 2025.
- BARTOCCI, B. et al. Mental Illnesses in Inflammatory Bowel Diseases: mens sana in corpore sano. Medicina, v. 59, n. 4, p. 682, 2023.
- FAKHFOURI, G.; MIJAILOVIĆ, NR.; RAHIMIAN, R. Psychiatric comorbidities of inflammatory bowel disease: it is a matter of microglia’s gut feeling. Cells, v. 13, n. 2, p. 177, 2024.
- KUŹNICKI, P.; KEMPIŃSKI, R.; NEUBAUER, K. The emerging role of mood disorders in inflammatory bowel diseases. Advances in Clinical and Experimental Medicine, v. 29, n. 12, p. 1505-1510, 2020.
- FOUSEKIS, FS. et al. Inflammatory bowel disease and patients with mental disorders: what do we know?. Journal of Clinical Medicine Research, v. 13, n. 9, p. 466, 2021.
- FRACAS, E. et al. Depressive and anxiety disorders in patients with inflammatory bowel diseases: are there any gender differences?. International Journal of Environmental Research and Public Health, v. 20, n. 13, p. 6255, 2023.
- SEREK, P. et al. Neurological Manifestations and Psychiatric Disorders in the Course of Inflammatory Bowel Diseases. Journal of Gastrointestinal and Liver Diseases, v. 31, n. 1, p. 107–118, 19 mar. 2022.
- LUO, K. et al. From gut inflammation to psychiatric comorbidity: mechanisms and therapies for anxiety and depression in inflammatory bowel disease. Journal of Neuroinflammation, v. 22, n. 1, 3 jun. 2025.
