Definição:
Emergências psiquiátricas são quadros graves e frequentes que caracterizam-se por situações onde existem riscos de morte ou agravantes psíquicos e físicos graves para o paciente ou para outros, necessitando de intervenções imediatas.
Objetivos de um atendimento de emergência:
· Estabelecimento de uma hipótese diagnóstica; (causa orgânica ou funiconal);
· Estabilização do quadro e minimizar o risco
· Encaminhamento para manutenção e tratamento
Etapas da avaliação psiquiátrica na emergência:
· Sempre esclarecer de inicio todas as etapas das intervenções para os pacientes e familiares.
· Abordagem verbal quando possível visando obtenção de informações.
· Entrevista rápida da história atual do paciente e das circunstâncias que levaram à busca de uma emergência;
· Exame do estado mental (psíquico);
· Exame físico
· Exames laboratoriais e radiológicos, se necessário;
· Verificação da continência social do paciente e suporte familiar.
· Não se identificar com os sentimentos do paciente.
Medidas para estabilização do quadro:
· Abordagem inicial (verbal, medicamentosa ou física de controle, se necessário)
· Esclarecimento objetivo da abordagem
· Não existem regras fixas.
· Os processos do atendimento vão se desenrolando naturalmente
(história, exame do paciente).
Avaliação para diagnóstico diferencial de organicidade:
· Idade avançada;
· Sintomas neurológicos;
· Início agudo (período de horas ou minutos);
· Primeiro episódio;
· Índícios de lesão orgânica atual;
· Abuso significativo de substâncias;
· Alucinações não-auditivas;
· Alteração do estado de consciência
Diagnóstico diferencial de quadros orgânicos de organicidade:
· Confusão mental ou outro sintoma de rebaixamento de consciência, redução do estado de alerta, desorientação, alteração da memória com anmésias lacunares, alteração da linguagem (disartrias, ecolalia , fala pastosa, etc);
· Apraxia construtiva (dificuldade de desenhar coisas simples, por exemplo);
· Características catatônicas (mutismo, negativismo, combatividade, rigidez, posturas, flexibilidade cérea, caretas, etc).
· Rebaixamento do estado de consciência
Principais quadros emergenciais na psiquiatria:
· Delirium (tremens ou outros ) ;
· Intoxicações agudas (por álcool ou drogas)
· Intoxicações exógenas
· Tentativa de suicídio;
· Agressividade e agitação psicomotora;
· Síndrome neuroléptica maligna;
· Intoxicação por lítio;
· Psicose
· Ansiedade ( quadros de ansiedade paroxística, stress agudo- perdas e mortes)
Emergências psiquiátricas em idosos:
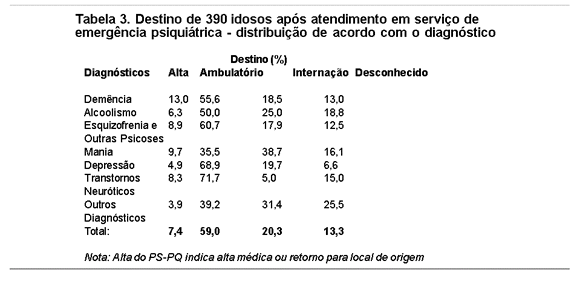
Indicações de internação psiquiátrica:
· Risco de vida ( próprio e de outrem)
· Risco de suicídio;
· Hetero e auto agressividade;
· Risco de homicídio e lesões contra outrem.
· Autonegligência grave;
· Refratariedade ao tratamento
· Patologia de difícil controle em nível ambulatorial;
· Falta de adesão ao tratamento medicamentoso.
· Troca do esquema terapêutico que exija cuidados ou coloque o paciente em risco (piora dos sintomas ou efeitos adversos);
· Paciente sem suporte familiar necessário para o tratamento ideal.
· Esgotamento da condição familiar e social do paciente para manutenção
Principais quadros emergenciais:
1- Delirium:
Características essenciais:
O principal sintoma do delirium é a flutuação no nível de consciência.
Além disso pode ocorrer alteração da atenção, cognição e percepção que se desenvolvem em um período curto de tempo (horas ou dias) e que tendem a flutuar em um período de 24 horas.
Quando existe o risco : Presença de uma condição médica subjacente e/ou uso de drogas (intoxicação ou abstinência álcool, anfetamina, cocaína/crack, opióides, barbitúricos, benzodiazepínicos e inseticidas organofosforado); idade avançada, múltiplas complicações clínicas, polimedicado, doença em estágio terminal, privação sensorial e privação de sono;
Patologias asssociadas: demência, traumatismo cranioencefálico, pós-operatório (cardíaco, quadril e transplante), queimaduras, doença hepática, diálise, doença de Parkinson, infecção pelo HIV e AVC;
Critérios diagnósticos para o Delirium:
· Constatação através do histórico, do exame físico ou de achados de laboratório, de que a perturbação é causada por condição médica geral, intoxicação ou abstinência de substância, medicamento ou múltiplas etiologias.
· Alteração do estado de consciência a consciência com redução da capacidade de concentração, atenção;
· A perturbação desenvolve-se ao longo de um curto período de tempo (horas ou dias), com tendência a flutuações no decorrer do dia;
· Alteração na cognição (desorientação, perturbação da linguagem) ou uma perturbação perceptual que não é mais bem explicada por demência;
· Alteração da memória - déficits de memória ou amnésias lacunares.
Diagnóstico diferencial:
|
Característica |
Delirium |
Demência |
|
Início |
Breve |
Longo |
|
Curso |
Flutuante |
Estável |
|
Nível de prontidão |
Reduzido |
Estável |
|
Prognóstico |
Reversível |
Irreversível |
Manejo
Diagnosticar e interferir rapidamente nas possíveis causas relacionadas com os quadros de delirium com avaliação laboratorial de urgência
Avaliação laboratorial
· Hemograma, exame comum de urina e urocultura;
· Bioquímica: eletrólitos, glicemia, Ca, albumina, uréia, creatinina, TGO, TGP, bilirrubina, fosfatase alcalina e magnésio;
· ECG;
· Raio X de tórax;
· Gasometria;
· Screeeming para drogas na urina, VDRL, anti-HIV, níveis séricos de medicações, punção lombar, TC de crânio e EEG.
Avaliação:
O EEG (eletroencéfalograma) é sensível para o diagnóstico do delirium:
Em quase todos os casos de delirium, o EEG mostra lentificação generalizada das
ondas cerebrais;
· Na encefalopatia hepática, o EEG apresenta como característica ondas delta trifásicas.
· Na abstinência de sedativos/hipnóticos e/ou alcoólica , o EEG mostra atividade rápida de baixa voltagem;
Tratamento
Avaliar o risco de suicídio e risco de auto/hetero agressão;
Monitorização do estado mental, regularmente, devido a flutuação do quadro;
Controle dos fatores ambientais;
A detecção e correção a condição subjacente é a abordagem mais importante para um paciente com delirium .
O controle comportamental pode ser obtido com antipsicóticos de alta potência ou um benzodiazepínico de ação breve.
Tratamento farmacológico no delirium :
· O Tratamento inicial é farmacológico;
· Antipsicóticos: são os fármacos de escolha – Haldol em doses baixas, VO, IM ou EV, 1 a 2 mg a cada 4 ou 6 horas;
· Pode-se escolher doses baixas de risperidona 0,25 mg ou 0,5 mg, até 3 vezes ao dia;
· Quetiapina (50 mg) ou clozapina (5 mg) quando associa quadro com parkisonismo, 1 vez ao dia;
· Benzodiazepínicos: usado no DT – Lorazepan VO ou EV, 1 a 2 mg de h/h ou Diazepan VO ou EV, 5 a 10 mg de h/h, até sedação leve.
Considerações finais
· É uma síndrome clínica com diversas etiologias associadas ;
· É uma condição de emergência médica, podendo evoluir para a morte, principalmente no idoso;
· O melhor tratamento é a prevenção com detecção dos fatores de risco e intervenções preventivas.
2 - Intoxicação e abstinência por alcool
Propriedades do álcool
No fígado o álcool é oxidado em acetaldeído, um composto ainda mais tóxico. O álcool possui valor calórico, mas não nutritivo.
Alcoolismo é um dos maiores problemas de saúde publica no mundo, causa centenas de milhares de óbitos prematuros por acidentes e outras conseqüências de seu uso.
O tratamento envolve tratamento comportamental e psicológico e/ou participação em programas de auto-ajuda (ex: Alcoólicos anônimos). A intervenção farmacológica visa aliviar os sintomas de abstinência e evitar recaídas.
Diagnóstico rápido.
O questionário CAGE é composto pelas quatro seguintes perguntas:
Você já (1) pensou em largar a bebida? (2) ficou aborrecido quando outras pessoas criticaram o seu hábito de beber? (3) se sentiu mal ou culpado pelo fato de beber? (4) bebeu pela manhã para ficar mais calmo ou se livrar de uma ressaca (abrir os olhos?). A presença de duas respostas afirmativas sugerem uma indicação positiva de dependência de álcool. Apesar dos problemas relacionados ao álcool apresentarem um continuum de gravidade, o teste CAGE é bastante preciso para identificar pacientes ambulatoriais dependentes de álcool conforme a definição dos critérios DSM-III-R, a classificação americana de transtornos mentais.
Interações medicamentosas: A interação mais importante é o aumento da depressão do SNC induzida pelo uso concomitante de álcool e outros compostos de ação semelhante, incluindo anestésicos gerais e opióides, drogas hipnóticas e ansiolíticas, anti-histamínicos, agentes antipsicóticos, relaxantes musculares de ação central, agentes anticolinérgicos de ação central, antiepilépticos e certos anti-hipertensivos (reserpina, metildopa, clonidina).
Dependência & Tolerância
A dependência pode ser observada quando a redução da ingestão ou a abstenção do álcool causa desconforto subjetivo e sinais objetivos de abstinência.
A tolerância esta envolvida com o metabolismo (metabolização e excreção) e das alterações adaptativas dos constituintes neuronais (farmacodinâmica), que servem para neutralizar os efeitos a curto prazo do álcool.A adaptação celular do SNC estabelece um estado de dependência física.
Abstinência : Os sintomas mais comuns são: hiperatividade autonômica e somática (ex: ansiedade, taquicardia, hipertensão, arritmias, aumento do tônus muscular e tremores, náuseas e vômitos), insônia e um leve estado confusional com irritabilidade ou agitação.
Os sintomas que indicam sensibilização neuronal são: distúrbios de percepção (ex: ilusões auditivas ou visuais, alucinações) hiperreflexia;
Podem ocorrer uma ou mais convulsões tônico-clônicas.
Delirium tremens:
Quadro grave caracterizado por um estado confusional severo caracterizado por profunda agitação, delírio, hiperatividade autonômica grave, hiperpirexia, tremores e convulsões.
|
Tabela 1. Condições clínicas observadas |
|
|
Alcoolemia (mg/dl) |
Condições clínicas |
|
< 50 |
comportamento aparentemente normal; pequenas alterações demonstradas por estes especiais |
|
30 a 120 |
euforia, sociabilidade, logorréia, redução de inibição, atenção e julgamento |
|
90 a 250 |
excitação, instabilidade emocional, perda de crítica, dificuldade de memória e compreensão, aumento do tempo de reação |
|
180 a 300 |
confusão mental, emoções exageradas, distúrbios de percepção (diplopia, por exemplo), redução do limiar de dor, incoordenação muscular, fala pastosa |
|
270 a 400 |
estupor, acentuada redução da resposta a estímulos, grande incoordenação muscular, dificuldade de deambulação, incontinências urinária e fecal, sonolência |
|
350 a 500 |
coma, redução ou abolição dos reflexos, hipotermia, insuficiências respiratória e circulatória. |
Intoxicação aguda
A intoxicação aguda é uma “condição transitória seguida à administração de qualquer substância psicoativa, resultando em perturbações no nível de consciência, na cognição, na percepção, no afeto ou comportamento ou em outras funções ou respostas psicofisiológicas”.
1 Os critérios diagnósticos de intoxicação aguda pelo álcool estão baseados nas evidências recentes de ingestão alcoólica, como alterações mal-adaptativas de comportamento, sinais de comprometimento neurológico, lentificação psicomotora, prejuízo na coordenação e julgamento, labilidade do humor e déficit cognitivo.
O grau de intoxicação pelo álcool pode ser leve, moderado e grave, e é dependente da taxa de concentração alcoólica no sangue (alcoolemia).
A investigação laboratorial pode ser útil para o acompanhamento da intoxicação aguda, como glicemia, ionograma e gasometria.
Em geral, não há um tratamento específico em casos de intoxicação aguda por álcool, deixando o organismo eliminar gradativamente o álcool . Observação e cuidados paraevitar aspiração de vômitos.
Síndrome de abstinência
Após longo período do uso de álcool, com diminuição rápida da ingesta tende a apresentar uma série de sinais e sintomas físicos.
Com início rápido, apresenta tremores grosseiros de extremidades superiores, ansiedade, irritabilidade, disforia, náuseas, vômitos, insônia, frequente aumento de tensão arterial, freqüência cardíaca, respiratória e temperatura corporal.
Os sintomas iniciais, que caracterizam abstinência leve, podem evoluir, em poucas horas, para um estado grave, com as náuseas e os vômitos e mais: alucinações ou ilusões visuais, táteis ou auditivas, transitórias, podendo ocorrer episódios convulsivos tonicoclônicos generalizados.
Tratamento do estado agudo de abstinência: Realizado de acordo com a sintomatologia apresentada.
A avaliação clínica é importante para avaliação da gravidade
Cuidados com a desidratação e hiper-hidratação, ao se superestimar a necessidade de reposição parenteral de nutrientes.
Na ausência de vômitos, diarréia ou sangramentos importantes, não deve ser utilizada hidratação via endovenosa, devendo haver estímulo de ingestão de líquidos via oral.
Pode ocorrer deficiência de ácido fólico, vitamina B1 (tiamina) e vitamina B6 (niacina — nicotinamida), sendo esperada também deficiência de zinco, que provoca disfunção sexual, alteração de visão noturna, do metabolismo protéico, diarréia e lesões cutâneas. Para as deficiências possíveis de magnésio e vitamina D, preconiza-se reposição completa de complexos vitamínicos. Recomenda-se, inicialmente, a reposição suplementar.
O tratamento indicado para síndrome de abstinência do álcool deverá ser baseado em derivados benzodiazepínicos,
|
Quadro 1. Aporte de nutrientes e vitaminas |
|
Caso
haja evidência de deficiências nutricionais e anemia |
|
Ácido fólico (5 mg): um comprimido, 8/8 h, por via oral |
|
Durante os três primeiros dias |
|
Tiamina
(100 mg): uma ampola intramuscular, 8/8 h. A dosagem deverá ser aumentada em
caso de confusão mental, ataxia, nistagmo.
|
|
A partir do quarto dia |
|
Tiamina
(300 mg): um comprimido, 8/8 h, por via oral |
|
Quadro 2. Esquema inicial de sedação na |
|
Primeiro dia |
|
Diazepam
(10 a 20 mg): um a dois comprimidos, 2/2 h, via oral, até |
|
Nos dias subseqüentes |
|
A
dosagem será diminuída à razão de 25% ao dia, até o quarto dia de |
Referências:
1.American Psychiatric Association Task Force on DSM-IV. Diagnostic and Statistica Manual of Mental Disorders, Fourth Edition, Draft Criteria: 3/1/93. Washington , DC.: American Psychiatric Association.
2. Bach-Y-Rita, G., et al. Episodic dyscontrol: A study of 130 violent patients. Am . J. Psychiatric 127:1473, 1969.
3. Lewis, D. O., and Pincus, J. H. Epilepsy and violence: Evidence for a neuropsych otic-aggressive syndrome. J. Neuropsychiatry 4:413, 1989.
4. Lion, J. R., Bach-Y-Rita, G., and Ervin, F. R. Violent patients in the emergency room. Am. J. Psychiatry 125:1706, 1969.
5. Sergio Dario: Emergências psiquiatricas
6. Luciana Mayumi Yamaguchi; Atendimento de Emergência Psiquiátrica Pronto-Socorro de umHospital Geral
7. Steven E. Hyman : O Paciente Violento
8. Ronaldo Laranjeiras – Consenso sobre tratameto da abstinência alcoólica.
* Fernanda Carvalho Lopes - Acadêmica de medicina do departamento de medicina da UNITAU ( Internato)
** Prof. Dra. Márcia Gonçalves - Coordenadora da disciplina de psiquiatria da UNITAU - [email protected]